AVALIAÇÃO E TRATAMENTO DA DOR LOMBAR
2010
1 INTRODUÇÃO
A dor lombar é das alterações músculo-esqueléticas mais comuns nas sociedades industrializadas. Quando consideramos o tempo de ausência no trabalho, a incapacidade física prolongada, as despesas médicas e legais, esse é o mais dispendioso dos diagnósticos médicos. Porque as causas e as fontes de dor lombar são tão frequentemente difíceis de serem identificar, o tratamento dessa condição incapacitante não possui sempre uma base racional. Este texto contribui para o entendimento da dor lombar, concentrando-se nas conseqüências das mudanças degenerativas das estruturas da coluna. Este trabalho concentra-se nas queixas lombares mais comuns – dor causada por problemas nos discos intervertebrais, envolvimento da raiz nervosa e da rotação da articulação sacroilíaca – com uma abordagem que enfatiza medidas conservadoras para todas exceto uma minoria de casos. As técnicas diagnósticas especializadas e os regimes de tratamento fisioterápicos são revistos. Discutiremos também o tratamento cirúrgico, com foco na identificação dos pacientes que realmente necessitem de uma intervenção operatória.
1.1 Fontes de Dor
O diagnóstico e tratamento da dor lombar necessitam de uma extensa compreensão das estruturas ósseas e das partes moles da região lombossacra (figura 1). A dor lombar é mais frequentemente causada pela incompetência das estruturas e dos tecidos de partes moles. Acredita-se que a dor seja iniciada ou induzida por um trauma mecânico.
Por várias razões, é frequentemente difícil localizar-se a causa da dor lombar em muitos pacientes (figura 2). Primeiro, a dor lombar, mesmo a dor crônica ou recorrente, raramente está associada à evidência radiográfica das alterações ou lesões ósseas. Embora as mudanças degenerativas ou osteoporóticas sejam freqüentemente evidentes, nem sempre se correlacionam diretamente com a dor lombar. Na verdade, muitas pessoas com artrite e osteoporose são assintomáticas. Segundo, a inervação da coluna é difusa e entrelaçada, tornando difícil identificar-se o local da lesão baseando-se na descrição da dor pelo paciente ou no exame físico. A exceção é a irritação da raiz nervosa, que produz sintomas ou deficiências funcionais ao longo da distribuição neural. Terceiro, os espasmos musculares reativos frequentemente protegem a coluna lesada de outros danos agudos. Esse movimento de proteção pode mascarar a real causa da dor. Embora o espasmo muscular seja doloroso, os músculos propriamente ditos raramente são lesados. Quarto, visto que a dor lombar é infrequentemente tratada com cirurgia, existem poucas informações das observações cirúrgicas de lesões de tecidos de partes moles que possam ser correlacionadas com os sintomas dolorosos (Nunes, 1989).
A dor lombar pode ser proveniente de um ou vários locais anatômicos (figuras 3 e 7), e a pesquisa está começando a explicar a fisiopatologia da deterioração tissular que é característica da dor lombar. Cada um dos possíveis locais anatômicos – discos, facetas articulares, junções miofasciais e articulação sacroilíaca – tem características específicas que oferecem várias explicações para a dor persistente.
1.1.1 Disco Intervertebral
O disco intervertebral é provavelmente o local mais comum de dor lombar e pode ser responsável por mais de 85% dos casos. A degeneração do disco parece ocorrer em quase todos os casos como uma conseqüência do processo de envelhecimento. No entanto, essa degeneração não causa inevitavelmente dor lombar.
1.1.2 Lesões periféricas
Os estudos de autópsias revelaram uma causa em potencial da degeneração do disco – rompimento na junção do ânulo fibroso e do corpo vertebral posterior chamados de lesões periféricas (figura 3). Os estudos em animais mostram que essas lesões periféricas criadas experimentalmente levam definitivamente a mudanças degenerativas. A deterioração se inicia na parte interna do ânulo fibroso e progride perifericamente.
Nesses estudos, a ressonância magnética confirmou que o núcleo pulposo mantém-se bem hidratado durante o processo degenerativo, e que o material nuclear invade a partir do centro para a periferia, enquanto os rompimentos se desenvolvem nas porções mais centrais. A cicatrização na periferia do ânulo é mínima, mas as características histológicas do processo cicatricial são típicas de qualquer lesão de partes moles.
A lesão periférica desenvolve-se em uma localização em que ocorre maior força de compressão durante o movimento de flexão-rotação. Esse aumento de tensão está no local de maior diferença significativa entre as características mecânicas de dois corpos contíguos, como acontece na região macia anular do disco no interior do corpo vertebral. A posição de flexão anterior mais a inclinação lateral são o fator desencadeante mais comum de dor lombar.
1.1.3 Inflamação e agentes químicos
O modelo de lesão periférica de degeneração discal, entretanto, não explica a causa da inflamação reacional que se imagina produza os sintomas de irritação da raiz nervosa na protusão discal (figura 4). As lesões agudas em todos os tecidos induzem ao edema e ao inchaço; a distensão dos tecidos inervados causa dor. Esse fenômeno também acontece na coluna.
O entendimento do processo inflamatório fornece a razão básica do tratamento inicial das lesões dos tecidos de partes moles. A atividade física progressiva impulsiona o fluído extracelular e extravascular para fora dos tecidos. Portanto, os tecidos lesados devem ser mobilizados precocemente, visto que o movimento não produz lesão tecidual adicional. Por exemplo, uma lesão lombar deveria ser tratada com movimentação precoce e suave. A movimentação deve ser ativa ou passiva: exercícios ativos permitem ao paciente controlar o nível de dor. Aumentando gradualmente, a tensão ajuda o processo cicatricial. Visto que essa conduta geral aplica-se a todas as lesões agudas, nem sempre é essencial identificar o local anatômico específico da dor.
No interior do disco, as alterações biológicas podem desenvolver aquela dor lombar prolongada. O pH do núcleo de um disco doloroso é ácido, enquanto o pH do disco degenerado, porém indolor, é levemente alcalino. O ácido estimula as terminações nervosas livres (nociceptores) que detectam o estímulo nocivo. A acidez entretanto aumenta o estímulo nocivo, que é detectado como dor pelo centros superiores. Uma estratégia razoável para corrigir essa acidez anormal é melhorar a hidratação e a troca dos fluídos no disco. A hidratação desse tecido avascularizado pode ser conseguida somente pela bomba física que naturalmente ocorre com a movimentação da coluna e que melhora a troca externa e interna de fluídos no disco.
Apesar de o disco propriamente dito ser historicamente considerado insensível, existe evidência clara de potencial nociceptivo do ânulo fibroso do disco; algumas evidências incluem achados histopatológicos de fibras nervosas não mielinizadas e de positividade imuno-histoquímica de peptídeos e proteínas associadas à fisiologia da dor (figura 4). O mecanismo neural para essa nocipercepção está localizado na parede externa do ânulo fibroso somente, e não no interior da porção central do disco. O ligamento longitudinal posterior, que é contíguo à superfície externa do ânulo, é a estrutura mais densamente inervada do complexo do disco interbertebral. As evidências experimentais também sugerem que o disco possui um potencial químico para desencadear e gerar a dor e a inflamação. O núcleo pulposo contém uma série de mediadores químicos, incluindo a fosfolipase A2, o óxido nítrico e a prostagrandina E (figura 4).
Em vários modelos animais experimentais, a colocação de um núcleo pulposo autólogo no espaço epidural estimulou a inflamação dos nervos espinhais e os tecidos circunjacentes quanto ao bloqueio de condução neural. A atividade elétrica aumentada de gânglio da raiz dorsal do nervo espinhal (considerado o centro de processamento para os sinais da coluna) foi também medida nesse modelo de inflamação. As evidências locais de infiltração de células inflamatórias na superfície dos discos herniados removidos cirurgicamente podem refletir o mesmo processo. Embora a fisiopatologia exata da dor mediada pelo disco não tenha ainda sido elucidada, parece mais provável que a combinação de mediadores químicos e elementos nociceptivos neurais do disco, em conjunto com os mecanismos de superimposição de forças, geram a dor. As pesquisas dirigidas à definição desse processo e o desenvolvimento de tratamentos potenciais que atuam no disco de uma perspectiva bioquímica podem levar às terapias modernas para a dor lombar.
1.1.4 Articulação das Facetas e Estruturas de Suporte
As articulações das facetas são provavelmente os locais primários de dor em 10% a 15% dos pacientes com dor lombar crônica (figura 5).
As superfícies articulares em articulações do tipo diartrose, incluindo as articulações das facetas vertebrais, são compostas de cartilagem articular não inervadas. A cápsula e a membrana sinovial dessa articulação, entretanto, são inervadas com receptores de dor.
Em pacientes de meia-idade e jovens, a compressão do disco intervertebral no nível de L4-5 ou L5-S1. Entretanto, mesmo quando a herniação do disco se resolve, o disco acometido e outros discos podem continuar a se degenerar, diminuir de tamanho, tornar-se protuberantes na sua periferia e ficar mais rígidos. Essas alterações degenerativas acrescentam um esforço adicional nas estruturas de suporte da coluna (articulação das facetas articulares, ligamentos e cápsulas articulares), induzindo a inúmeras anormalidades: aumento sinovial e da cápsula, formação de tecidos cicatriciais, perda do espaço articular nas articulações das facetas e esclerose do osso circunjacente (figura 5). As espículas ósseas podem formar-se na junção entre a protuberância do ânulo fibroso e o corpo vertebral. /essas várias mudanças estreitam o canal vertebral e o forâmen intervertebral (neurofarâmina), comprimindo as raízes nervosas. A dor lombar causada pela estenose resultante desse tipo de alteração degenerativa é mais comum entre os 60 e os 70 anos.
De cada nervo espinal emerge do canal vertebral através do neuroforâmen um grande arco rodeado de pedículos, estando à articulação de facetas no topo e o disco e o corpo vertebral em baixo. À medida que o neuroforâmen se torna menor ele comprime a raiz nervosa em vários locais. Possuindo uma gama de variações anatômicas, os foramens podem ser de diferentes tamanhos. As pessoas nas quais os neuroforâmens são naturalmente pequenos são mais susceptíveis à pressão da raiz nervosa causada por estenose ou herniação do disco.
Os locais do trauma anterior na coluna vertebral podem também se deteriorar progressivamente com o tempo. Não está claro ainda por que algumas regiões da coluna lombar estão sujeitas a maiores desgastes do que outras. Por exemplo os discos com processo degenerativo no nível L4-5 ou L3-4 tendem a tornar-se instáveis, resultando no deslocamento anterior de L4 sobre L5: essa condição, conhecida como espondilolistese degenerativa, é mais comum em mulheres do que em homens, e pode ocorrer em qualquer nível. Nas mulheres, a predileção pelo nível L4-5 é provavelmente relacionada à anatomia pélvica, que é mais larga do que a do homem, a qual aumenta o empuxo sobre o disco durante o caminhar. A espondilolistese degenerativa leva a estenose espinhal, que freqüentemente resulta em dor na perna associada ao ato de andar.
As mudanças degenerativas que levam à estenose espinhal produzem tipicamente um insidio e quase imperceptível aumento no mancar ou na dor na perna. Freqüentemente, sem nenhum aviso ou dor intensa prévia, um pequeno incidente – como erguer uma mala ou ficar sentado durante uma longa viagem aérea – inicia um episódio de dor intensa na região lombar e nas pernas. A dor da estenose espinhal, geralmente um fato culminante de uma compressão crônica de longo prazo, difere daquela dor decorrente de um disco herniado agudamente associado à irritação química e inflamação.
Os estudos com contrastes têm demonstrado que injetando-se uma solução de contraste irritante dentro de articulação da faceta normal, produz-se uma dor referida nas áreas inervadas pelos segmentos neurológicos afetados. Por exemplo, se as facetas articulares de L4-5 são irritadas pela injeção, a dor é sentida nas nádegas, região lateral da coxa, panturrilha, dependendo do grau de irritação (figura 2). Aumentando-se o volume da substância irritante na articulação, amplia-se a distribuição da dor percebida. Essa dor referida pode confundir o exame físico do paciente com dor lombar e nos membros inferiores. A dor referida nos membros pode ocorrer sem irritação direta da raiz nervosa mas pode ser causada por estímulo nocivo aferente de anormalidade estruturais da coluna com a mesma inervação do que a da perna. Além disso, a distribuição da dor pode mudar de acordo com as diferenças de intensidade e do local da irritação dessa inflamação racional. Desde que ambos, disco e facetas articulares da vértebra, são inervados por ramos sobrepostos do mesmo segmento neurológico, a inflamação em qualquer estrutura pode produzir a sensação dolorosa na mesma área.
1.1.5 Articulação Sacroilíaca
Apesar de ter sido considerada a causa mais comum de dor lombar persistente, a articulação sacroilíaca é responsável por talvez somente 5% dos casos (Figura 6). A articulação está freqüentemente associada com dor lombar durante a gravidez (estabilização com um cito que comprima a articulação é geralmente adequada para controlar a dor).
Embora exista uma cartilagem articular, na porção inferior de articulação sacroilíaca, muito pouco movimento ocorre nessa articulação. A função dessa articulação é atenuar o pico de carga de força que passa do chão através das estruturas dos membros e do dorso. Embora a translação e rotação de 1º e 2º tenha sido documentada na articulação sacroilíaca, parece não haver nenhuma correlação entre o grau de rotação articular e os sintomas (graus similares de rotação são vistos em pessoas sintomáticas e assintomáticas). A avaliação da rotação articular através do exame físico é extremamente difícil e não confiável. A dor na articulação sacroilíaca é mais freqüentemente associada com a incompetência dos ligamentos sacroilíacos anteriores e pode ser simulada pelos exames que submetem a região à compressão.
Os problemas sacroilíacos podem causar dor nas nádegas, assim como ser mascarados por uma dor lombar típica. Um sintoma comum é a dor referida que se irradia inferiormente para perna (possuindo a inervação da articulação de L2-S4). A dor em quaisquer áreas inervadas por esse dermátomos pode ser causada por disfunção sacroilíaca. O modo mais acurado de documentar a articulação sacroilíaca como sendo o local da dor é com a injeção, especificamente na articulação propriamente dita. Infelizmente nenhum achado radiográfico típico ou exames específicos diferentes da injeção podem elucidar o que esteja causando a dor.
1.1.6 Músculos e Fáscias
A lesão das estruturas miofasciais que rodeiam a coluna pode também resultar em dor lombar (figura 7). Apesar de se pensar que a lordose lombar possa retificar-se com exercícios de fortalecimento abdominal, hoje se acredita que a postura lordótica é uma posição natural que não pode ser mudada. Em pessoas que sofrem de dor lombar, os músculos extensores lombares. Essa deficiência traduz-se pela quantidade expressiva de infiltração gordurosa nos músculos extensores para-espinais lombares, se comparados com outros músculos de tronco, como pode ser observado na Ressonância Magnética (RM) ou Tomografia Computadorizada (TC). O estudo mioelétrico também mostra atividade diminuída nos músculos extensores para-espinais quando comparados com outros músculos em indivíduos com dor lombar crônica. Acredita-se que a dor lombar crônica leva ao deslocamento dos músculos longuíssimos, os músculos que são os mais ativos durante o ato de levantamento.
Ainda permanece dúvida se os músculos lombares podem ser uma causa verdadeira de dor. Eles são primariamente inervados pelos neurônios motores do corno anterior da medula ventral. Quando a pele e a fáscia são anestesiadas, a incisão cirúrgica sobre os músculos é indolor. No entanto, parte dessa musculatura é também suprida pelo sistema nervoso autônomo, assim como o são os vasos sanguíneos. Os fusos musculares são terminações (receptores) no mecanismo da tensão muscular, e contém uma parte específica de fibras musculares (fibras intra-fusais) inervadas pelo sistema eferente gama. Além dos eferentes gama, o sistema nervoso simpático proporciona uma quantidade significativa de inervação para os fusos musculares. Na hiperatividade crônica do sistema nervoso simpático (como ocorre na ansiedade), os fusos musculares entram em espasmo, o que pode manifestar-se clinicamente como nódulos musculares dolorosos à palpação. Esse fenômeno explica o espasmo muscular reativo que pode ser desencadeado pela tensão emocional.
A redução dos impulsos nervosos simpáticos aos fusos musculares por injeção ou massagem inativam os espasmos das fibras intrafusais.
A lesão das inserções e origens musculares podem demorar para cicatrizar, levando à inflamação crônica (miofasceíte). O local da lesão é geralmente doloroso à palpação. A dor pode ser bloqueada por injeção local de anestésicos na área dolorosa. Uma abordagem racional para a miofasceíte é o estímulo reparador de exercícios específicos. Injeções repetidas ou acumpuntura podem ser úteis para a redução dos espasmos e para permitir a evolução dos exercícios.
Os ligamentos musculares incompetentes liberam uma chuva de estímulos nervosos nocivos, quando solicitados. A dor resultante inibe a atividade muscular. Existe uma boa evidência da relação direta entre a quantidade de estímulos nocivos inibitórios da função muscular e a força muscular disponível sob controle convencional. Uma vez que a dor é bloqueada, a força muscular fica disponível. Então, a força diminuída é provavelmente relacionada à dor. Exercícios adequados podem estimular o restabelecimento que irá diminuir a inibição muscular e aumentar a força do músculo.
1.1.7 Fatores Metabólicos
Os problemas metabólicos, principalmente as doenças metabólicas ósseas e o diabetes, podem acelerar a degeneração do tecido conectivo, dos ossos e dos nervos, assim como diminuir o limiar de lesão recidual e a geração de sintomas a partir desses tecidos. Essas condições metabólicas podem levar ao desenvolvimento de dor lombar, com ou sem radiculopatia, que responde muito mal ao tratamento.
A osteoporose, o tipo mais comum de doença metabólica, refere-se à diminuição da massa óssea por unidade de volume do osso normalmente mineralizado. Os ossos osteoporóticos sofrem fraturas facilmente com traumas mínimos. As fraturas de compressão vertebral são as manifestações clínicas mais comuns das osteoporose na coluna vertebral. Os locais de fratura mais comuns são a 12ª vértebra torácica e a 1ª vértebra lombar, seguidas do fêmur proximal e da porção distal do rádio. A osteoporose pode ser desencadeada por diversas causas, estando o cálcio sérico normal ou elevado. Os achados radiográficos incluem a osteopenia e as fraturas.
A relação entre a doença metabólica óssea e as alterações degenerativas dos discos pode manifestar-se de diversas formas: como dor de fratura superimposta à dor gerada pelo disco ou nervo; como várias fraturas de compressão vertebral ao longo do tempo, levando a estenose, escoliose degenerativa ou a deformidade cifótica com o mecanismo de dor; ou como complicações ou resultados ruins de cirurgia de coluna. Nos pacientes que têm doença metabólica óssea ou que fumam, as fusões vertebrais são provavelmente menos fáceis de se resolver por causa da mineralização óssea inadequada que não é estrogênio-dependente.
O diagnóstico diferencial da dor lombar deve considerar as causas secundárias endócrinas de osteoporose, e o tratamento apropriado da doença de base deve ser instituído. A osteoporose pós-menopausal ou por deficiência estrogênica se beneficia de terapia de reposição hormonal, e o alendronato disódico melhora e mantém a massa óssea em muitos pacientes.
A osteomalacia e a doença de Paget são causas anetabólicas menos comuns de dor lombar. A asteomalacia (mineralização inadequada da matriz óssea recém-formada) aumenta o risco de fraturas, tanto macroscópica quanto microscopicamente, resultando em dor óssea.
A doença óssea de Paget é uma moléstia óssea localizada que pode comprometer todo o esqueleto ósseo. A dor lombar pode ser o sintoma primário. O aumento da remodelação óssea causado pela atividade de osteoclastos gigantes resulta na produção de ossos com arquitetura desordenada do seu componente ósseo lamelar, o que causa deformidade. As deformidades vertebrais podem resultar em compressão do nervo espinhal e em estenose espinhal.
A diabetes mellitus pode afetar a coluna lombar de diferentes formas. Ela aumenta a taxa de degeneração discal, possivelmente por comprometer a nutrição do disco. A incidência aumentada de espondilolistese degenerativa em adultos com diabetes pode resultar da diminuição inerente na integridade do tecido conectivo da articulação do disco e da coluna. Além disso, na presença de neuropatia periférica metabólica, uma lesão compressiva neural da coluna pode ser mais difícil de se tratar. A evolução do tratamento cirúrgico em pacientes diabéticos é menos previsível do que nos não-diabéticos. A mononeurite múltipla dos nervos espinhais, que tem sido descrita em pacientes diabéticos, pode mimetizar uma radiculopatia espinhal causada pela condição degenerativa da coluna lombar.
1.1.8 Fatores Psicossociais
A dor de origem espinhal é um fenômeno de percepção complexo que compreende tanto a estimulação sensorial e os fatores psicossociais. O sistema nervoso central (SNC) inibe e modifica as mensagens de dor recebidas dos nociceptores estimulados pelo mecanismo de “passagem” e pelas vias inibitórias descendentes.
O sistema analgésico mediado por endorfinas, uma influência poderosa ao SNC, pode ser visto como um “termostato da dor” no cérebro, onde a sua regulagem influencia a percepção dolorosa. Visto que o estado emocional do SNC afeta o grau e a eficiência da modulação e da passagem, as emoções e o comportamento têm um importante papel nos estados de dor crônica. A magnitude da percepção dolorosa aguda é proporcional ao grau de lesão tecidual e a evolução da dor aguda acompanha paralelamente o tempo de cicatrização da lesão tecidual. A dor aguda não cria tipicamente estados emocionais ou comportamentais que alteram a evolução do paciente. Já na dor crônica, entretanto, existe um estímulo de baixa intensidade constante do sistema nervoso que se acredita crie um circuito de padrão gerador que persistirá dentro do sistema nervoso. A persistência dessa “memória neural” é amplamente influenciada pelas emoções. Os pacientes freqüentemente sentem dor no momento do estímulo emocional, mesmo na ausência de qualquer estímulo periférico dos noceciptores.
O sistema nervoso adapta-se à estimulação crônica através de um fenômeno chamado hipersensibilização. A hipersensibilização diminui o limiar do impulso neuronal e causa um estímulo aferente que se espalha pela vizinhança anteriormente não envolvida nesse campo de receptores neuronais (dor referida). O sistema nervoso é então preparado para a hiperestimulação e a dor referida.
A dor crônica freqüentemente desencadeada um padrão de comportamento repetitivo (raiva, frustração, alcoolismo, co-dependência). Alguns fatores sociais também têm um grande papel em muitos estados de dor. O grau de satisfação do trabalho parece ser o fator mais importante na determinação da deficiência associada com a dor lombar. Preocupações financeiras, sistema de apoio familiar, litígios, nível educacional e seguro podem também influencia na evolução após uma lesão lombar.
A dor crônica freqüentemente leva a uma síndrome dor-depressão, que se evidencia entre 6 meses e 3 anos após o início da dor. A depressão deve ser tratada assim que diagnosticada e a demora no tratamento retardará o processo de restabelecimento. As alterações comportamentais e emocionais associadas à dor lombar crônica são tipicamente causadas por falha em aliviar a dor, enquanto a reabilitação física que melhora a função, pode também tratar os transtornos emocionais e de comportamento. O meio mais bem sucedido de abordar-se a síndrome dor-depressão parece ser a intervenção precoce e efetiva na dor aguda, o que previne o problema agudo de se tornar crônico. O uso abusivo de medicação de ação central como analgésicos do tipo narcóticos, hipnóticos do sono, ansiolíticos e os chamados relaxantes musculares (que na realidade são medicamentos ansiolíticos de ação central) podem desencadear depressão. Com uma intervenção apropriada e precoce, entretanto, o paciente não ficará descondicionado tanto física quanto mentalmente.
O sistema de saúde está melhor preparado para lidar com as conseqüências comportamentais e emocionais da dor crônica do que com os fatores sociais que possam promovê-la. Aconselhamento para dor, treinamento operante, tratamento da tensão, meditação, medicação antidepressiva, intervenção psiquiátrica e reabilitação física intensiva têm seus lugares no tratamento da dor crônica. A avaliação apropriada e o tratamento individualizado são essenciais.
2 DIAGNÓSTICO
2.1 História
O verdadeiro local da lesão da coluna frequentemente não pode se determinado pela localização da dor ou pelo exame físico. No entanto, o diagnóstico da dor lombar requer uma história e exame físico cuidadosos a fim de se identificar os fatores ou lesões que possam ter causado a dor, excluir outros problemas dorsais que possam ser mais sérios e obter maiores informações dos sintomas e da disfunção espinhal.
2.2 Ferramentas para a determinação da dor
O primeiro objetivo da história é determinar a seriedade da queixa. Muitos clínicos utilizam ferramentas de determinação de dor como questionários e as escalas de dor que o paciente completa antes de ver o médico. Essas ferramentas facilmente disponíveis ajudam a enfocar a percepção e a memória do paciente sobre os sintomas e possíveis fatores precipitantes. Os questionários proporcionam ao paciente registrar todos os aspectos pertinentes da lesão e da dor relacionar mesmo os menores detalhes, que parecem irrelevantes mas que podem ser importantes para o diagnóstico. As questões incluem dados relacionados com o trauma específico ou uso abusivo; a data do trauma ou início da dor; duração dos sintomas; visitas médicas anteriores; diagnósticos e tratamentos para os sintomas atuais ou outros; freqüência da recorrência; envolvimento de advogados, litígios ou compensação, tempo de afastamento e uso do álcool, cigarros e medicações. Deve-se perguntar ao paciente sobre suas atividades de lazer e ocupacionais, particularmente de preparo físico e atividades esportivas, que possam ter causado ou agravado a dor. A documentação do tipo e da freqüência das atividades físicas é importante pois os “atletas de fim de semana” são mais vulneráveis a certas lesões do que as pessoas que se exercitam freqüentemente e regularmente. O questionário pode revelar uma atitude do paciente sobre a dor com perguntas assim: “Você espera esta trabalhando no mesmo emprego daqui a 6 meses?” os pacientes que se vêem inaptos pela dor lombar frequentemente exibem medos e ansiedades que podem ser barreiras para a melhora, mesmo se o problema estrutural for resolvido.
As ferramentas de determinação ajudam a traduzir a experiência subjetiva da dor em uma evidência mais objetiva que pode ser avaliado pelo exame físico e usada para comparação em visitas subseqüentes. As ferramentas de determinação e as descrições orais da dor podem ajudar a identificar o envolvimento neurológico. O formigamento e a insensibilidade, especialmente acompanhados de episódios de parestesia, são sinais de deficiência neurológica limitada. A incapacidade de esvaziar completamente a bexiga e a incontinência intestinal são sintomas de envolvimento de cauda eqüina.
2.3 Exame Físico
O exame físico pode fornecer chaves sobre a fonte da dor lombar, mas geralmente não pode demarcar a área afetada (figura 8). O exame físico ajuda a determinar que planos do movimento da coluna são dolorosos e se existe restrição ao movimento, compatível com artrite do quadril. Esses achados ajudam no planejamento da terapia. Entretanto, a falta de reprodutibilidades de um examinador para outro limita a utilidade diagnóstica do manual de exame da coluna.
A região lombar deveria ser examinada na busca de anormalidades anatômicas e palpada para detectar-se a extensão do movimento ativo e passivo com o paciente em pé; dobra-se lateralmente e a rotação deve ser determinada em adição à flexão e à extensão.
A irritabilidade das raízes nervosas é verificada com a elevação das pernas esticadas tanto na posição sentada quanto na supina. A dor acompanhada de dorsiflexão ativa ou passiva do pé pode fornecer evidência adicional de radiculopatia. Dor referida do lado não-dolorosos para o doloroso durante a elevação da perna em extensão demonstra as raízes nervosas mais sensíveis. Esse achado é frequentemente um indicador de herniação do disco intervertebral que causa irritação da raiz nervosa.
2.4 Teste Funcional
Os testes funcionais se referem à avaliação e à mensuração das tarefas físicas, os parâmetros mais importantes incluem a amplitude do movimento, a força do tronco, a capacidade de levantamento e o desempenho de uma tarefa funcional complexa.
A determinação da magnitude de mobilidade espinal é uma parte valiosa dos testes funcionais, mas tem suas limitações. A coluna é composta de uma série de articulações e planos de movimentação múltiplos e complexos, que variam com a técnica de flexão empregada; essa complexidade anatômica e funcional torna difícil a medida precisa da amplitude da movimentação. Além do mais, o desenvolvimento da dor e a perda de movimentação não são necessariamente acoplados e a determinação não leva em conta outros sintomas causados pela síndrome de dor lombar.
A avaliação grosseira da mobilidade espinal é imprecisa, e o uso de um inclinômetro, que mede a angulação comprara com o plano horizontal, tem ganhado aceitação. A precisão dessa técnica é significativamente aumentada quando realizada por pessoal treinado usando um inclinômetro duplo, que cancela o movimento da pelve durante o ato de inclinar-se. Equipamentos sofisticados para os testes de força do tronco também podem ser úteis na determinação da amplitude do movimento.
Vários métodos de teste de esforço têm sido investigados, com o objetivo de quantificar a força da musculatura do tronco e a capacidade de levantamento. Os métodos de avaliação de força disponíveis são baseados no tipo de contração muscular testado (isométrico, isocinético, isodinâmico). Ainda não está claro que técnica relaciona melhor a força com a função; por possuir uma reproducibilidade alta, os testes isométricos tornaram-se a base para a determinação da capacidade de levantamento (Herbert, 1998).
A contração isométrica da musculatura ocorre sem alteração no comprimento do músculo; a resistência externa é igual à força interna desenvolvida pelo músculo e nenhum movimento externo é gerado. Uma técnica básica mede o tempo durante o qual o indivíduo consegue manter uma posição sem sustentação do tronco e com a pelve apoiada. Equipamentos de medição mais sofisticados podem também ser usados. As desvantagens incluem a produção de forças estáticas que podem causar lesão e falta de comparação para as tarefas funcionais do dia-a-dia que envolvem a movimentação das partes do corpo pelo espaço.
2.5 Estudos por Imagem
Como os achados do exame físico não definem o quadro, a procura por evidências mais objetivas parece razoável. Entretanto, visto que a maioria dos casos de dor lombar aguda se resolvem espontaneamente dentro de algumas semanas, estudos radiográficos não são necessários inicialmente, a menos que as manifestações clínicas e a anamnese sugiram a possibilidade de trauma (por exemplo trauma no esporte ou problema neurológico ou sistêmico grave).
2.6 Radiografia
A queixa de dor persistente, entretanto necessita de estudos radiográficos. As incidências ântero-posterior e lateral são adequadas para descartar as doenças sistêmicas degenerativas ou malignas. As incidências obliquas geralmente não fornecem informações úteis, a menos que se suspeite de espondilolisteses ou espondilólises. As incidências ântero-posterior da região pélvica estão indicadas em pacientes acima de 55 anos por afastarem patologias do quadril ou doenças malignas.
Se a dor persistir mesmo com o passar do tempo ou com fisioterapia, uma incidência AP da pelve em posição ereta está indicada. Essa incidência radiográfica visualiza as articulações sacroilíacas e uma comparação com a rotação ilial pode ser feita medindo-se a distância entre a crista ilíaca e o ramo do púbis, e comparando-se os dois lados. As discrepâncias de comprimento das pernas, embora geralmente não causem dor lombar, podem também ser verificadas através da visão AP. As articulações do quadril devem ser examinadas; em pacientes idosos, as alterações osteoporóticas ou artríticas do quadril pode ser a causa primária da dor.
As incidências laterais em flexão-extensão da coluna podem mostrar translação de um corpo vertebral sobre o outro. Essas incidências radiográficas estão indicadas a pacientes que não evoluíram bem com o tratamento clínico conservador e àqueles em que a artrodese de coluna está sendo considerada. Essa mudança, entretanto, pode não ser a causa da dor. Essas incidências podem ser necessárias em pacientes idosos e em pacientes com dor mecânica, isto é, nos quais a dor piora pela atividade física e melhora com repouso e em que tais lesões não foram inicialmente diagnosticadas como fraturas. A dor mecânica relacionada com a atividade sugere instabilidade lombar. Embora não visualizada nas incidências radiográficas laterais padrão, a instabilidade lombar pode aparecer nas incidências em flexão-extensão como separações anormais dos espaços discais ou aumento das distâncias entre os processos espinhais. A anormalidade mais comum em idosos, especialmente nas mulheres, é a espondilolístese degenerativa, mais freqüente n
o nível L4-5. A instabilidade é freqüentemente vista como uma localização anterior de L4 sobre L5.
O objetivo mais importante das radiografias iniciais é excluir doenças sistêmicas, fraturas ou deformidades. A densidade aumentada ou as alterações suspeitas, como discretas áreas de densidade diminuída, obrigam a outras investigações com ressonância magnética, cintilografia óssea e velocidade de hemossedimentação.
2.7 Tomografia computadorizada (TC) e ressonância magnética (RM)
A tomografia computadorizada, a mielografia por tomografia computadorizada, e a RM são mais caras do que as radiografias comuns. A TC fornece menos informações do que a RM, pois aquela não visualiza bem as partes moles, assim como as raízes nervosas; ela, entretanto, fornece imagens detalhadas da arquitetura óssea das articulações vertebrais, das facetas e da articulação socroilíaca. O mielograma por TC (mieloTC) envolve a injeção de um meio de contraste no canal medular; esse procedimento ajuda a diagnosticar a estenose do canal medular pela compressão da raiz nervosa. Pode ser aconselhável examinar o líquor (líquido cerebrospinal) quando a mielografia é realizada. A compressão ou aprisionamento da raiz nervosa pode ser causada por uma variedade de alterações degenerativas, como a osteoartrite, a protusão discal e o alargamento do ligamento amarelo, que estão associadas com um processo degenerativo e com o estreitamento do espaço discal. No entanto, as alterações degenerativas sozinha nem sempre causam sintomas. É importante tentar correlacionar os sintomas com as evidências anatômicas do mielograma ou da tomografia.
A ressonância magnética é útil para esclarecer diagnósticos em pacientes com dor crônica que não tenham respondido à fisioterapia ou a outras medidas conservativas. Ela é utilizada para o planejamento de tratamentos intervencionistas como injeções ou cirurgias. A RM pode também ser usada para monitorizar a regressão das herniações dos discos intervertebrais tratados sem cirurgia. As vantagens da RM sobre a TC incluem a habilidade de visualizar toda a coluna lombar e o canal vertebral e localizar tumores malignos, anormalidades raras dentro de canal medular (como tumores que se mascaram como discos intervertebrais), compressão de raízes nervosas, protusão ou herniação discal, alargamento do ligamento amarelo e mudanças degenerativas das facetas articulares. Adicionalmente, a RM é essencial para o diagnóstico de condições inflamatórias, incluindo-se as artropatias metabólicas (como a espondilite reumatóideativa) e as infecções.
2.8 Injeções Anatômicas Específicas
Este método diagnóstico invasivo é controverso porque seus resultados nem sempre são reproduzíveis ou específicos (figura 9). As injeções anatômicas devem ser realizadas por clínicos experientes em locais especializados. A injeção anatômica pode resolver problemas naqueles pacientes que são de outra forma candidatos à cirurgia. A infecção decorrente desse ato, embora uma complicação rara, pode ter conseqüências desastrosas.
A técnica consiste em injetar-se um contraste na estrutura com a orientação da fluoroscopia e após, se necessário, visualizar a área com a TC. Depois de confirmar a localização da agulhar, um anestésico ou esteróide é injetado na área para reduzir a dor e a inflamação. A injeção do material de contraste pode reproduzir a dor do paciente, confirmando o diagnóstico preliminar. Controle com placebo ou achados reproduzidos em duas ocasiões são importantes para se eliminar as respostas falso-positivas. Os locais anatômicos que podem ser examinados com estudos com injeção incluem o disco, a faceta articular, a articulação sacroilíaca e o canal vertebral (espaço epidural).
2.9 Disco
O disco intervertebral é bem suprido com nervos segmentares e autonômicos, mas não é conhecido porque somente alguns discos degenerativos são assintomáticos, enquanto outros são muito dolorosos. O exame radiográfico com contraste (discografia) pode mostrar deterioração interna assim como a herniação discal; entretanto, a ruptura interna mais o rompimento das fibras anulares podem não ser dolorosos. O disco é melhor visualizado na projeção axial da TC.
Se a injeção no disco reproduz os sintomas correntes do paciente, o disco é provavelmente a causa da dor. A discografia, o melhor procedimento para detectar o desarranjo do disco sintomático, deve ser conduzido somente por médicos especializados nessa técnica.
2.10 Facetas articulares
A melhora da dor após a contrastação das facetas articulares com corticosteróides ou anestésico local é uma evidência da doença da faceta articular. O exame, entretanto, pode produzir resultados falso-positivos; no entanto, um resultado positivo isolado não é uma indicação para cirurgia.
2.11 Articulação sacroilíaca
É extremamente difícil determinar se uma anormalidade de articulação sacroilíaca é a causa da dor lombar. As radiografias simples não são úteis e os achados do exame físico podem ser confusos e não reprodutíveis. No entanto, o melhor jeito de se confirmar uma articulação sacroilíaca sintomática é com o estudo diagnóstico de injeção por contraste.
2.12 Canal vertebral
O espaço epidural é o local mais freqüentemente utilizado em estudos de injeção da coluna. Uma ajuda fluoroscópica é valiosa para se garantir o posicionamento correto do meio de contraste. A agulha é colocada na área lombar ou através do hiato sacral (injeção caudal), uma rota comumente utilizada em anestesia obstétrica.
2.13 Estudos Eletrodiagnósticos
Os estudos eletrodiagnósticos documentam a presença de uma lesão ou doença nervosa – não presença ou ausência de dor. Várias síndromes dolorosas espinais não têm associação com lesão de nervos espinais. No entanto, em vários pacientes com dor espinal, os estudos eletrodiagnósticos serão normais. Os exames eletrodiagnósticos são raramente necessários nas primeiras 6 semanas após o início da dor.
Os exames eletrodiagnósticos para as doenças lombares incluem a eletromiografia por agulha, estudos de velocidade de condução nervosa, estudos de reflexos H e estudos de potencial evocado sômato-sensoriais. Esses exames são mais úteis para documentar uma radiculopatia e determinar sua cronicidade e gravidade; identificar uma neuropatia periférica ou um encarceramento neural periférico; detectar envolvimento medular ou bexiga neurogênica; correlacionar à fraqueza muscular e as anormalidades de reflexo notadas no exame físico com o objetivo de mensurar fisiologicamente o problema e monitorizar a progressão da lesão neurológica.
Os resultados dos exames eletrodiagnósticos devem estar correlacionados com as evidências fornecidas pela história, pelo exame físico, pelos estudos de imagem e estudos de injeção. O uso rotineiro dos estudos eletrodiagnósticos com ausência de dor nas extremidades (tipo radicular) deve ser desencorajado.
3 TRATAMENTO
O tratamento de escolha depende do exame clínico e da limitação motora. Mais de 90% dos pacientes com radiculopatia cervical aguda à hérnia de disco cervical pode melhorar sem cirurgia. O período de recuperação pode ser mais tolerável com o uso de medicação analgésica adequada e medicação antiinflamatória (AINES ou terapia esteroidal de cura duração).
O tratamento clínico compreende além dos medicamentos, o repouso no leito e a imobilização da coluna com colares. Está indicado o uso de colares maleáveis, pois os rígidos se usados por longos períodos predispõe o paciente à atrofia da musculatura paraespinhal e à rigidez cervical.
O tratamento cirúrgico pode ser por via anterior ou posterior. Está indicado nos portadores de lesões nervosas com déficits motores, antes que as lesões se tornem irreversíveis.
Via anterior: o acesso é bastante rápido e seguro, sendo possível a abordagem de vários espaços simultaneamente, e o disco intervertebral é integralmente removido. Os resultados são superiores comparados como acesso posterior, pois o elemento compressivo é removido, liberando imediatamente a raiz e a medula espinhal. Se necessário pode-se fixar a coluna sem dificuldades.
As complicações mais comuns: lesão esofágica, fístula liquórica e lesão do nervo recorrente laríngeo.
Via posterior: tem como vantagem à imediata mobilização do pescoço, a preservação da estrutura do disco, a exploração de duas ou mais raízes sem a necessidade dissectomia e a eliminação da morbidade associada à fusão e enxerto.
Como complicação o paciente pode apresentar déficits radiculares transitórios, principalmente quando múltiplos níveis são explorados.
O raio X simples da coluna lombossacra, a nosso ver, deve ser realizado em todos os pacientes com queixa de lombociatalgia, principalmente com o intuito de afastar outras patologias que levam à mesma, principalmente as de ordem degenerativa, tumoral ou infecciosa. Também as deformidades congênitas, muito freqüentes na transição lombossacra, na maioria são detectadas no RX simples. Por exemplo, a espondilólise, spina bífida e a vértebra de transição lombossacra. Com freqüência, encontramos nos quadros de lombociatalgia a imagem da escoliose antálgica. As incidências oblíquas não devem ser solicitadas de rotina e sim reservadas para quando se necessitar avaliar radiologicamente os pedículos, os pares e as facetas articulares.
Com freqüência, encontramos a hérnia de disco associada a alterações congênitas da transição lombossacra, como a lombarização de S1, ou a sacralização de L5, ou a hemissacralização de L5. Geralmente, a hérnia ocorre, nesses casos, no primeiro espaço móvel, pois nele se localiza um stress anormal que leva à sobrecarga funcional e conseqüente ruptura do disco. A spina bífida oculta certamente não é causa maior de dor lombar, nem de aumento da incidência de hérnia de disco. Ela é tão freqüentemente encontrada no RX da população, em geral, que pode ser considerada apenas uma variação anatômica do normal, apesar de muitas vezes estar associada a outros defeitos congênitos.
4 JUSTIFICATIVA
Este trabalho, justifica-se por averiguar a incidência das hérnias de disco na Clínica São Miguel Arcanjo, em Guaçuí, Espírito Santo, buscando delinear a epidemiologia desse distúrbio na sociedade guaçuiense.
5 OBJETIVO GERAL
Analisar estatisticamente a quantidade de pacientes que apresentaram hérnia de disco na Clínica São Miguel Arcanjo, em Guaçuí, durante o último semestre de 2006.
6 OBJETIVOS ESPECÍFICOS
Analisar o sexo em que predomina a incidência de hérnia de disco.
Correlacionar estatisticamente à quantidade de diagnóstico de hérnia de disco em relação a outras patologias lombares como: lombalgia e lombociatalgia.
Investigar as causas das dores lombares associadas diretamente à hérnia discal.
7 MÉTODOS
Foi realizado um levantamento de dados em quinhentos e trinta e cinco prontuários de pacientes da Clínica São Miguel Arcanjo de Guaçuí, que apresentaram no último semestre do ano de 2006, reclamações referentes a dores lombares.
8 RESULTADOS
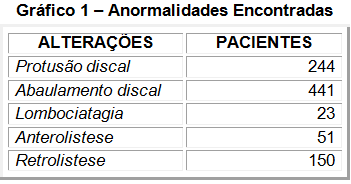
Dos 535 prontuários de pacientes analisados, 229 eram do sexo masculino e 306 do sexo feminino.
A profissão dos componentes do grupo era formada por pessoas de diferentes grupos ocupacionais. Todos eram brasileiros.
Quanto à cor da pele dos pacientes, 42 eram negros, 108, morenos, e 385 brancos.
Para verificar a homogeneidade das amostras, segundo os critérios de pareamento, os casos e controles foram distribuídos segundo as variáveis, idade, sexo, peso, estatura, e comparados entre si.
Por não ter havido diferenças estatisticamente significantes, o pareamento foi considerado eficiente.
De todos os casos analisados apenas 15 tiveram indicação de Ressonância Magnética.


9 DISCUSSÃO
Após a análise dos resultados obtidos no levantamento estatístico em 535 prontuários realizado no setor de radiologia da Clínica São Miguel de Guaçuí, houve predomínio de patologias lombares em indivíduos do sexo feminino, este resultado corrobora e é confirmando pelo estudo de Nieman (1999) e Teixeira et al., (2001), que declaram haver uma incidência maior de dores lombares em mulheres.
Mesmo havendo uma quantidade maior de indivíduos do sexo feminino com diagnóstico de lombalgia, nos surpreendeu o fato de que esta diferença não foi tão significativa, isso porque a nossa expectativa, baseada nas bibliografias analisadas, era de que fosse encontrado um número bem superior de mulheres acometidas de lombalgia em relação aos homens.
A indicação da ressonância magnética foi em apenas 15 pacientes, ressaltando a afirmativa de que os pacientes podem facilmente serem diagnosticados apenas com exame físico e radiológico.
Portanto, os exames subsidiários apenas nos auxiliam para determinar o local exato e a extensão do prolapso, para afastar outras causas de lombociatalgia e para nos guiar na terapia a ser instituída.
10 CONCLUSÃO
Apesar de toda a evolução dos métodos de diagnóstico complementar o mais importante é a indicação clínica correta de cada exame para que possamos assim extrair de cada um deles informações precisas e que sejam úteis. No caso específico do tratamento das lombalgias é importante reconhecer que a diminuição dos insucessos ocorre com a melhoria das indicações clínicas e cirúrgicas e também com a maior correlação com os métodos de imagem.
11 REFERÊNCIAS
Barros Fº, T. & Basile Jr., R. Coluna vertebral. Diagnóstico e Tatamento das Principais Patologias. Sarvier Editora, São Paulo, 1995, p.59-75.
Basile Jr.,R.; Rosemberg, L.; Barros Fº, T. & Bonetti, C. Absorção da hérnia do núcleo pulposo lombar. Acta Ortop. Bras.1:127-130, 1993.
BARROS FILHO, E. P.; BASILI, R. Coluna Vertebral diagnóstico e tratamento das principais patologias. São Paulo: Sarvier, 1997.
BRAZIL, A. V. et.al Diagnóstico e Tratamento das Lombalgias e
Lombociatalgias. Consenso Médico Brasileiro. Projeto Diretrizes. 2001.
HERBERT, S. et.al. Ortopedia e Traumatologia. Porto Alegre. Artmed. 2 ed. 1998.
KEISERMAN, M. W. ABC da Saúde. p 163. 2001.
KENDALL, F. P.; McCREARY, E. K.;PROVANCE, P. G. Músculo Provas e Funções. São Paulo: Manole. 1995.
LEMOS, T.V. Fisioterapia Brasil. v 4. n 1.p 67-71. 2003.
NIEMAN, David. Exercício e saúde. Como se prevenir de doenças usando o exercício como seu medicamento. 1. ed. São Paulo: Manole, 1999.
NUNES, C. V. Lombalgia e Lombociatalgia diagnóstico e tratamento. Rio de Janeiro. Médica e Científca Ltda. 1989.
PORTO, C. C. Exame Clínico- bases para a prática médica. Goiânia. Guanabara Koogan. 4 ed. 2000.
TEIXEIRA, M . J.; et.al. Epidemiologia Clínica da Dor Músculo-Esquelética. Revista méd. São Paulo. 80 (ed. esp. pt.1):1-21. 2002.
http://www.unidadeneurologica.com.br/tratamento
http://www.fmrp.usp.br
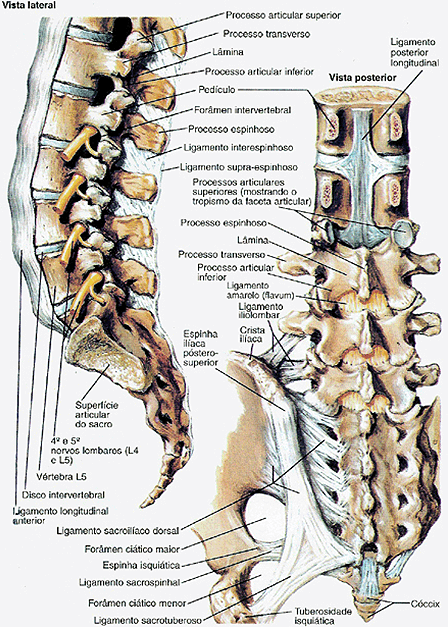
Figura 1 – Anatomia da Coluna Lombossacral
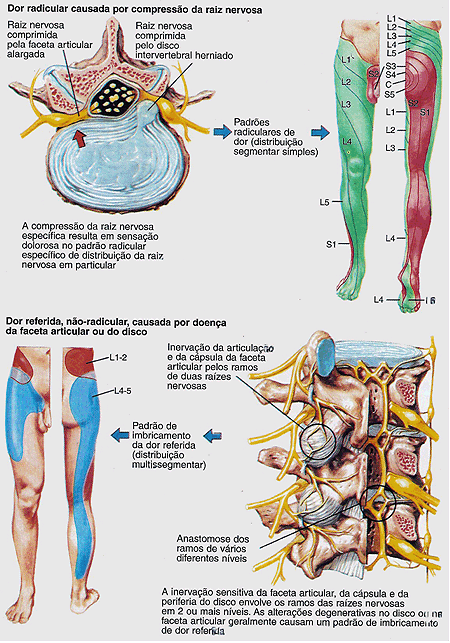
Figura 2 – Padrões da Dor na Doença Lombar
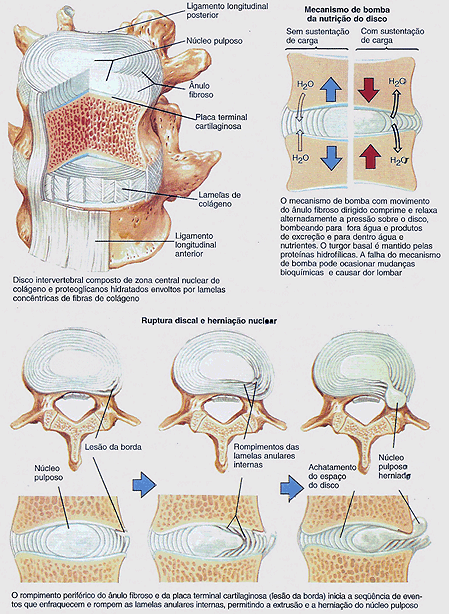
Figura 3 – Disco Intervertebral
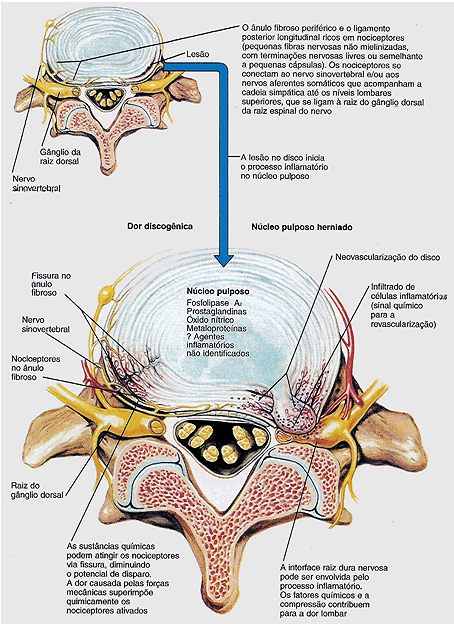
Figura 4 – Papel da Inflamação na Dor Lombar
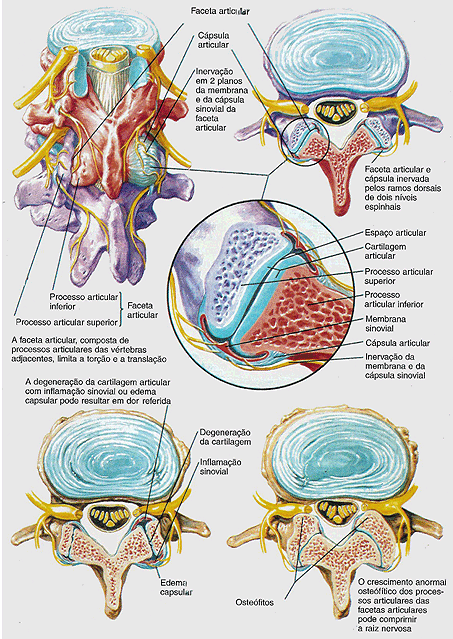
Figura 5 – Faceta Articular
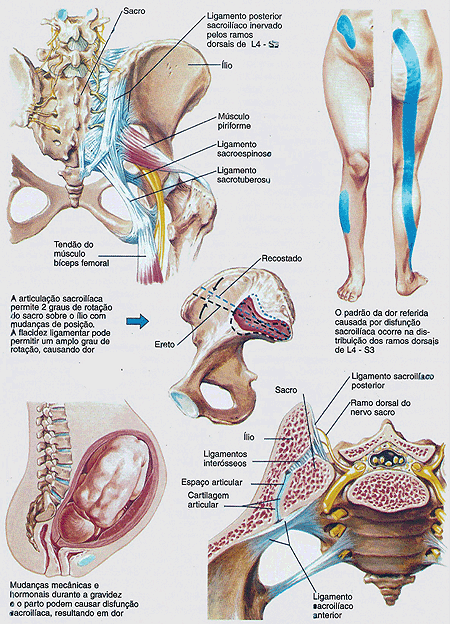
Figura 6 – Dor na Articulação Sacroilíaca
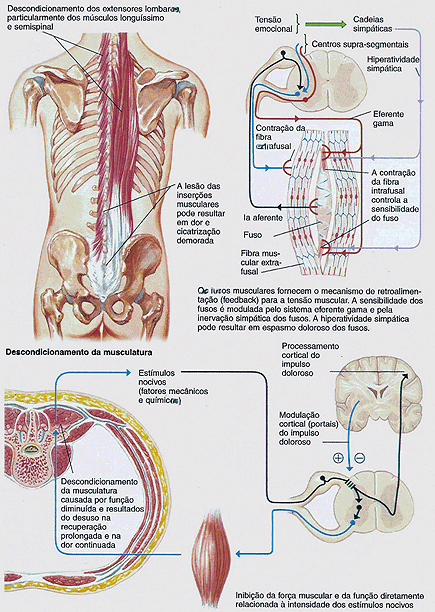
Figura 7 – Fatores Miofasciais na Dor Lombar

